15.1 Einleitung
In diesem Kapitel wird das diagnostische Vorgehen bei Verdacht auf das Vorliegen einer Alkoholabhängigkeit beschrieben.
In dem von der Bundeszentrale für gesundheitliche Aufklärung und der Bundesärztekammer herausgegebenen Manual zur Prävention und Behandlung von riskantem, schädlichem und abhängigem Konsum wird die in Abbildung 15.1 dargestellte diagnostische Beurteilung empfohlen.
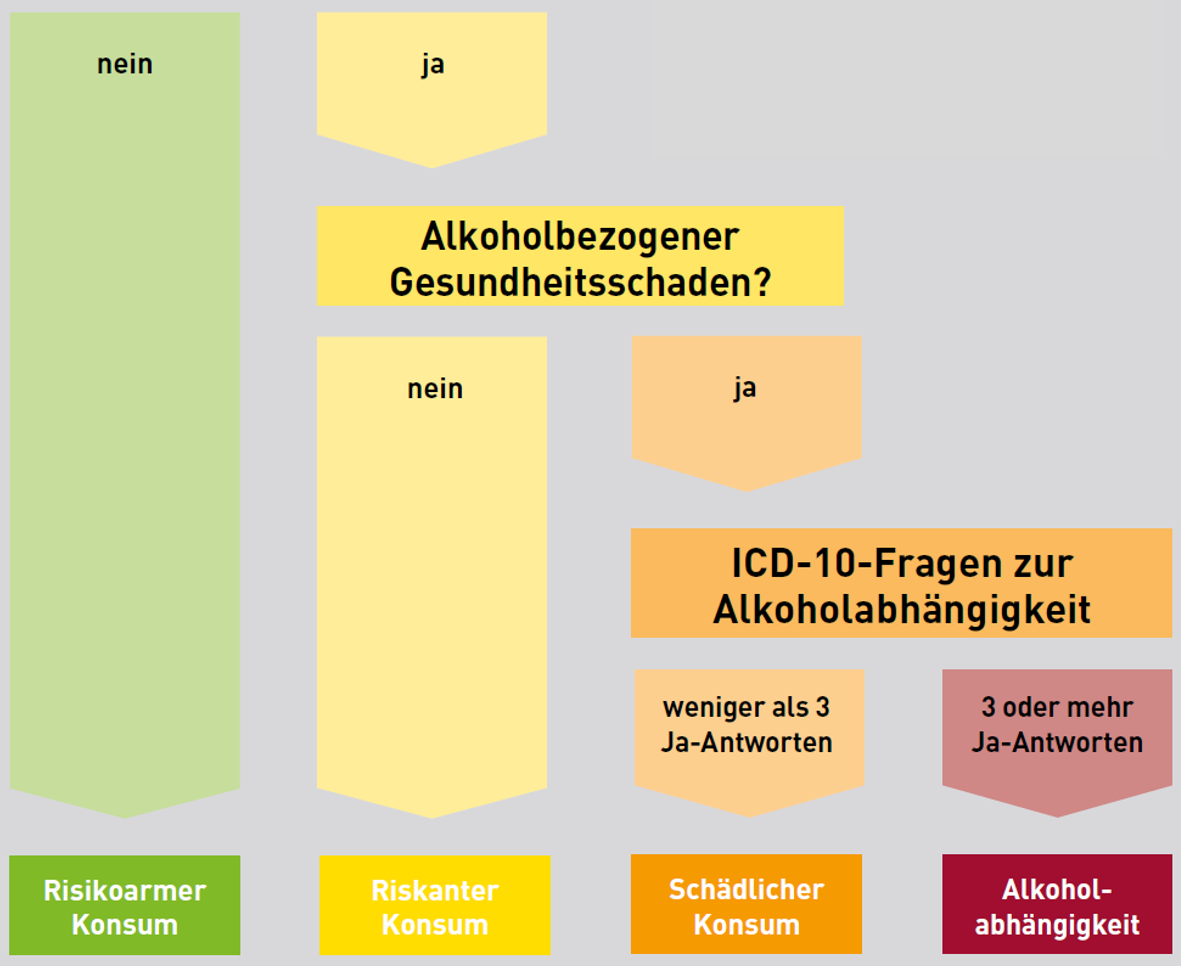
Es geht den Herausgebern der Broschüre um das frühzeitige Ansprechen eines problematischen Alkoholkonsums sowie die Einleitung einer evtl. damit verbundenen notwendigen Behandlung. Ein frühzeitiges Erkennen einer Alkoholabhängigkeit ist allerdings aufgrund des Spektrum-Charakters der Alkoholabhängigkeit schwierig. Die Betroffenen gleiten meistens in die Sucht hinein, verlieren zunehmend die Kontrolle und weisen unterschiedliche Trinkmuster auf.
Das zentrale Problem bei der Feststellung einer Alkoholabhängigkeit ist, dass die Betroffenen den Konsum und die damit verbundenen Probleme aus Scham und/oder mangelnder Krankheitseinsicht verschweigen, bagatellisieren oder sogar ganz abstreiten. Von daher sind die Angaben des Patienten mit Vorsicht zu betrachten.
15.2 Anamnese
Folgende klinische Zeichen können auf einen pathologischen Alkoholkonsum hinweisen (Seitz et al., 2020):
- Gerötete Konjunktiven und ödematöses Gesicht (oft gerötet, mit Teleangiektasien oder Rhinophym)
- Typische Hautveränderungen (z.B. Spider Naevi, Palmareryhem, “Geldscheinhaut”, Psoriasis, Nagelveränderungen)
- Tremor
- Vegetative Symptome (insb. vermehrtes Schwitzen, feuchte Hände)
- Gangunsicherheit (breitbeinig, tapsig)
- Reduzierter Allgemeinzustand
- Magen-Darm-Störungen (insb. morgendlicher Brechreiz, Sodbrennen, Inappetenz)
- Erhöhte Reizbarkeit, verminderte Impulskontrolle und Stresstoleranz
- Konzentrationsmangel
- Vergesslichkeit
- Leistungseinbußen (subjektiv und objektiv)
- Störungen der Libido oder der Potenz
Anamnese
Das Vorgehen bei der Anamnese unterscheidet sich je nach Situation, Anlaß bzw. Zielsetzung sowie dem Problembewusstsein des Patienten.
Hilfreiche Fragen bei der Exploration des Konsummusters im Zusammenhang mit bestehenden Beschwerden (Seitz et al., 2020):
- „Die Beschwerden, die Sie zu mir geführt haben – gibt es bei Ihnen einen Zusammenhang mit Ihrem Alkoholkonsum?“
- „Wenn Sie eine Trinkpause über einige Tage einlegen, verbessern sich Ihre Beschwerden oder werden diese Beschwerden eher stärker?“
- „Gibt es andere Möglichkeiten als Alkohol, um mit Ihren Beschwerden (psychischer oder körperlicher Art) besser zurechtzukommen?“
- „Hilft Alkohol gegen Ihre Beschwerden? Wenn ja, welche Mengen benötigen Sie, um Ihre Beschwerden zu lindern? Wie viel Alkohol vertragen Sie?“
- „Trinken Sie Alkohol, um eine bestimmte Wirkung zu erzielen? Wenn ja, welche Wirkung des Alkohols wünschen Sie (betrunken werden, Stimmungsveränderung, Angstlösung usw.)?“
- „Wenn Sie bei einem Fest vermehrt Alkohol konsumieren, haben Sie am nächsten Tag Beschwerden, die auf den Alkoholkonsum zurückgeführt werden können (Kopfschmerzen, Kreislaufprobleme, Unruhe, Reizbarkeit)? Verwenden Sie dann Alkohol, um diese Beschwerden zu lindern?“
- „Wenn Sie Medikamente gegen Ihre Beschwerden verordnet bekamen, konnten Sie dann in dieser Zeit Ihren Alkoholkonsum reduzieren oder ganz einstellen? Wenn dies nicht gelingt, welche Probleme hindern Sie daran (z.B. Entzugsbeschwerden, psychische oder soziale Probleme usw.)?“
- „Wenn Sie in den letzten Jahren über mehrere Monate nichts getrunken haben, war das angenehm für Sie? Welche Bedingungen waren gegeben, dass Sie dies geschafft haben? Würden Sie nochmals einen Versuch machen, auf Alkohol zu verzichten?“
- „Gibt es Orte oder Situationen, in denen es sehr schwierig ist, nichts zu trinken (sog. ‚Hot Spots‘), und gibt es Orte und Situationen, in denen Sie nie Alkohol zu sich nehmen (sog. ‚Cool Spots‘)?“
15.3 Psychischer Befund
Kern des psychischen Befundes ist die Psychopathologie des Patienten, die anhand der Gliederung der Arbeitsgemeinschaft für Methodik und Dokumentation in der Psychiatrie (AMDP) erstellt wird. Es werden im psychischen Befund aber nicht nur psychopathologische Aspekte, sondern auch funktionale Verhaltensweise aufgeführt. Nachfolgend finden Sie eine Beispiel eines Psychischen Befundes bei einem Patienten mit einer Alkoholabhängigkeit:
Der 52-jährige Mann zeigt deutliche psychopathologische Symptome im Zusammenhang mit einer mittelgradig schweren Alkoholabhängigkeit. Er ist altersentsprechend, aber etwas nachlässig gekleidet. Im Bereich des linken Oberarmes und am Hals befinden sich große Tätowierungen. Herr S. ist wach und bewusstseinsklar. Im Kontakt wirkt Herr S. mißtrauisch und verschlossen, im Verlauf des Gesprächs etwas aufgeschlossener, aber insg. ablehnend und wenig kooperativ. Behandlungsbereitschaft erscheint fremdmotiviert. Konzentration, Aufmerksamkeit sowie Gedächtnis erscheinen leicht beeinträchtigt. Die Intelligenz ist im mittleren Normbereich einzuschätzen. Der Antrieb ist unauffällig. Affektiv wirkt der Patient dysphorisch. Die emotionale Schwingungsfähigkeit aber gegeben. Der formale Gedankengang ist geordnet, aber inhaltlich auf Alkoholbeschaffung und -konsum eingeengt. Pathologischer Alkoholkonsum (Bier und Schnaps). Keine Wahrnehmungsstörungen. Störungen des Ich-Erlebens sind nicht erkennbar. Hinweis auf soziale Ängst mit Vermeidungs- und Sicherheitsverhalten. Aus der Vorgeschichte sind keine Suizidgedanken oder -versuche bekannt. Keine Hinweise auf aktuelle Suizidalität. Therapiemotivation nicht erkennbar, Problembewusstsein nicht wirklich vorhanden.
Achten Sie beim Psychischen Befund immer darauf, dass die Psychopathologie genau beschrieben ist. Anhand der Psychopathologie muss sich die Diagnose erschließen lassen.
15.4 Klassifikation
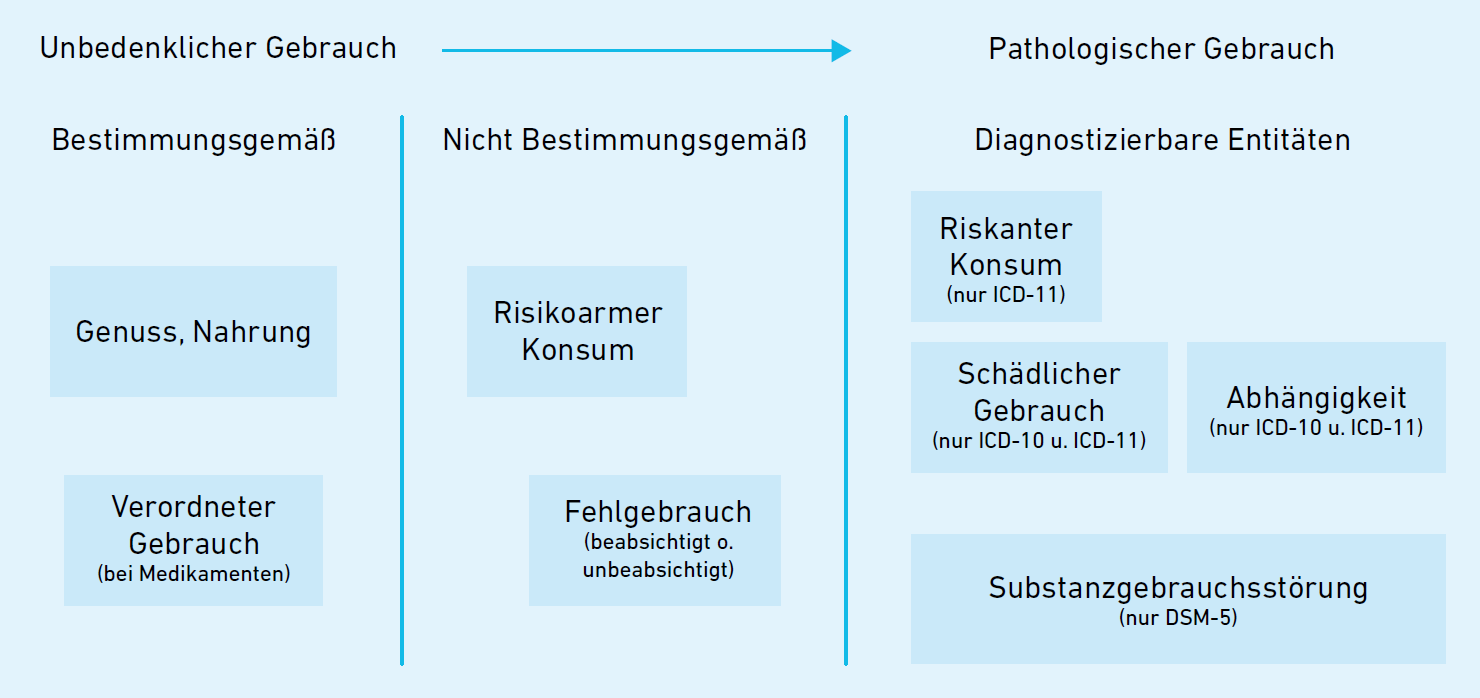
Bei Substanzgebrauchsstörungen sollte der dimensionale Charakter der Störung beachtet werden, auch wenn im ICD-10 und ICD-11 dieser Charakter nicht wirklich ersichtlich ist.
Im DSM-5 wird dem häufig gleitenden Übergang vom exzessiven, genussorientierten Substanzgebrauch zu habituellem Drogenkonsum besser Rechnung getragen, in dem nicht zwischen einem schädlichen Gebrauch und einer Abhängigkeit unterschieden wird, sondern nur noch von einer Substanzgebrauchsstörung (“alcohol use disorder, AUD” gesprochen wird (Abbildung 15.2).
15.4.1 ICD-10
Psychische und Verhaltensstörungen durch psychotrope Substanzen sind im ICD-10 Kap. V im Abschnitten F10-F19 aufgeführt.
Dieser Abschnitt enthält eine Vielzahl von Störungen unterschiedlichen Schweregrades und mit verschiedenen klinischen Erscheinungsbildern; die Gemeinsamkeit besteht im Gebrauch einer oder mehrerer psychotroper Substanzen (mit oder ohne ärztliche Verordnung). Die verursachenden Substanzen werden durch die dritte Stelle, die klinischen Erscheinungsbilder durch die vierte Stelle kodiert; diese können je nach Bedarf allen psychotropen Substanzen zugeordnet werden. Es muss aber berücksichtigt werden, dass nicht alle Kodierungen der vierten Stelle für alle Substanzen sinnvoll anzuwenden sind.
Die Identifikation der psychotropen Stoffe soll auf der Grundlage möglichst vieler Informationsquellen erfolgen, wie die eigenen Angaben des Patienten, die Analyse von Blutproben oder von anderen Körperflüssigkeiten, charakteristische körperliche oder psychische Symptome, klinische Merkmale und Verhaltensweisen sowie andere Befunde, wie die im Besitz des Patienten befindlichen Substanzen oder fremdanamnestische Angaben. Viele Betroffene nehmen mehrere Substanzarten zu sich. Die Hauptdiagnose soll möglichst nach der Substanz oder Substanzklasse verschlüsselt werden, die das gegenwärtige klinische Syndrom verursacht oder im Wesentlichen dazu beigetragen hat. Zusatzdiagnosen sollen kodiert werden, wenn andere Substanzen oder Substanzklassen aufgenommen wurden und Intoxikationen (vierte Stelle .0), schädlichen Gebrauch (vierte Stelle .1), Abhängigkeit (vierte Stelle .2) und andere Störungen (vierte Stelle .3-.9) verursacht haben.
Nur wenn die Substanzaufnahme chaotisch und wahllos verläuft oder wenn Bestandteile verschiedener Substanzen untrennbar vermischt sind, soll mit “Störung durch multiplen Substanzgebrauch (F19.-)” kodiert werden.
| Diagnose | Beschreibung |
|---|---|
| Akute Intoxikation (F10.0) | ein vorübergehendes Zustandsbild nach Aufnahme von Alkohol; Es kommt zu Störungen des Bewusstseins, der kognitiven Funktionen, der Wahrnehmung, des Affekts, des Verhaltens oder anderer psychophysiologischer Funktionen und Reaktionen. Die Diagnose soll nur dann als Hauptdiagnose gestellt werden, wenn zum Zeitpunkt der Intoxikation keine längerdauernden Probleme mit Alkohol bestehen. |
| Schädlicher Alkoholgebrauch (F10.1) | Wenn durch Alkoholkonsum eine nachweisliche Folgeschädigung der psychischen oder physischen Gesundheit der konsumierenden Person aufgetreten ist, kann ein schädlicher Alkoholgebrauch diagnostiziert werden. Schädliches Verhalten wird häufig von anderen kritisiert und hat auch häufig verschiedene negative soziale Folgeerscheinungen. Eine akute Intoxikation oder ein Kater (engl. Hangover) beweisen allein noch nicht den Gesundheitsschaden, der für die Diagnose erforderlich ist. Das Konsummuster sollte entweder seit mindestens einem Monat bestehen oder in den letzten zwölf Monaten wiederholt aufgetreten sein. Liegt ein Alkoholabhängigkeitssyndrom (ICD-10, F10.2) vor, ist ein schädlicher Alkoholgebrauch nicht zu diagnostizieren. |
| Alkoholabhängigkeitssyndrom (F10.2) | Zur Diagnose eines Alkoholabhängigkeitssyndroms nach ICD-10 müssen mindestens drei der folgenden sechs Kriterien während des letzten Jahres gleichzeitig erfüllt gewesen sein:
Es sollte dabei festgestellt werden, dass der Konsument sich tatsächlich über Art und Ausmaß der schädlichen Folgen im Klaren war oder dass zumindest davon auszugehen ist. Ein eingeengtes Verhaltensmuster im Umgang mit Alkohol wird ebenfalls als charakteristisches Merkmal beschrieben. |
| Alkoholentzugssyndrom (F10.3) | Bei dem Entzugssyndrom handelt es sich um einen Symptomkomplex von unterschiedlicher Zusammensetzung und wechselndem Schweregrad. Es entsteht bei relativem oder absolutem Entzug von Alkohol, der wiederholt und zumeist über einen längeren Zeitraum und in hoher Dosierung konsumiert worden ist. Das Alkoholentzugssyndrom soll dann als Hauptdiagnose diagnostiziert werden, wenn es Grund für die gegenwärtige Konsultation ist und wenn das Erscheinungsbild so schwer ist, dass es eine besondere medizinische Behandlung erfordert. Das Alkoholentzugssyndrom ist vor allem durch Zittern, Unruhe, Schwitzen, Schlafstörungen und Kreislaufprobleme geprägt. Häufige Merkmale sind auch psychische Störungen (z.B. Angst, Depressionen, Schlafstörungen). Es kann durch Krampfanfälle (ICD-10: F10.31) oder ein Delir (ICD-10: F10.4) mit (ICD-10: F10.41) oder ohne Krampfanfälle (ICD-10: F10.40) kompliziert werden. |
| Kategorie | Psychische Merkmale | Körperliche Merkmale |
|---|---|---|
| Verhalten | Verlust der Kontrolle über den Alkoholkonsum; Unfähigkeit, den Konsum zu stoppen oder zu reduzieren; Vernachlässigung anderer Interessen oder Verpflichtungen | Zittern (Tremor), besonders bei Abstinenz; Schwierigkeiten, die Menge zu reduzieren oder aufzuhören; Entzugserscheinungen wie Schwitzen, Übelkeit, Kopfschmerzen bei Abstinenz |
| Emotionen | Zunehmende Gereiztheit, Angst oder Depression ohne Alkoholkonsum; Gefühl von Schuld oder Scham im Zusammenhang mit dem Alkoholkonsum | Depression, insbesondere während oder nach dem Alkoholkonsum; Reizbarkeit und Stimmungsschwankungen |
| Denkvermögen | Verzerrte Wahrnehmung der eigenen Trinkgewohnheiten; Leugnen des Ausmaßes des eigenen Alkoholkonsums | Gedächtnislücken oder Blackouts, besonders nach starkem Konsum |
| Beziehungen | Probleme in sozialen Beziehungen aufgrund des Alkoholkonsums; Vernachlässigung von familiären oder beruflichen Verpflichtungen | Körperliche Vernachlässigung, ungesunde Ernährung und mangelnde Selbstpflege; Schlafstörungen, Schlaflosigkeit |
| Motivation und Interesse | Nachlassen des Interesses an Hobbys und Aktivitäten außerhalb des Trinkens | Gewichtsverlust oder -zunahme |
| Kognition | Beeinträchtigtes Urteilsvermögen und E ntscheidungsfähigkeit; Probleme beim Denken und Konzentrieren | - |
Die folgenden vierten Stellen sind bei den Kategorien F10-F19 zu benutzen, um das Zustandsbild noch etwas genauer zu beschreiben:
| Code | B ezeichnung | Beschreibung |
|---|---|---|
| .0 | Akute In toxikation [akuter Rausch] | Ein Zustandsbild nach Aufnahme einer psychotropen Substanz mit Störungen von Bewusstseinslage, kognitiven Fähigkeiten, Wahrnehmung, Affekt und Verhalten oder anderer ps ychophysiologischer Funktionen und Reaktionen. Die Störungen stehen in einem direkten Zusammenhang mit den akuten pharmakologischen Wirkungen der Substanz und nehmen bis zur vollständigen Wiederherstellung mit der Zeit ab, ausgenommen in den Fällen, bei denen Gewebeschäden oder andere Komplikationen aufgetreten sind. Komplikationen können ein Trauma, Aspiration von Erbrochenem, Delir, Koma, Krampfanfälle und andere medizinische Folgen sein. Die Art dieser Komplikationen hängt von den pharmakologischen Eigenschaften der Substanz und der Aufnahmeart ab. |
| .1 | Schädlicher Gebrauch | Konsum psychotroper Substanzen, der zu Gesundheitsschädigung führt. Diese kann als körperliche Störung auftreten, etwa in Form einer Hepatitis nach Selbstinjektion der Substanz oder als psychische Störung z.B. als depressive Episode durch massiven Alkoholkonsum. | | |
| .2 | Abhängigkeitssyndrom | Eine Gruppe von Verhaltens-, kognitiven und körperlichen Phänomenen, die sich nach wiederholtem Substanzgebrauch entwickeln. Typischerweise besteht ein starker Wunsch, die Substanz einzunehmen, Schwierigkeiten, den Konsum zu kontrollieren, und anhaltender Substanzgebrauch trotz schädlicher Folgen. Dem Substanzgebrauch wird Vorrang vor anderen Aktivitäten und Verpflichtungen gegeben. Es entwickelt sich eine Toleranzerhöhung und manchmal ein körperliches Entzugssyndrom. | | | Das Abhängigkeitssyndrom kann sich auf einen einzelnen Stoff beziehen (z.B. Tabak, Alkohol oder Diazepam), auf eine Substanzgruppe (z.B. opiatähnliche Substanzen), oder auch auf ein weites Spektrum pharmakologisch unterschiedlicher Substanzen. | | |
| .3 | Entzugssyndrom | Es handelt sich um eine Gruppe von Symptomen unterschiedlicher Zusammensetzung und Schwere nach absolutem oder relativem Entzug einer psychotropen Substanz, die anhaltend konsumiert worden ist. Beginn und Verlauf des Entzugssyndroms sind zeitlich begrenzt und abhängig von der Substanzart und der Dosis, die unmittelbar vor der Beendigung oder Reduktion des Konsums verwendet worden ist. Das Entzugssyndrom kann durch symptomatische Krampfanfälle kompliziert werden. | | |
| .4 | Entzugssyndrom mit Delir (Delirium tremens, alkoholbedingt) | Ein Zustandsbild, bei dem das Entzugssyndrom (siehe vierte Stelle .3) durch ein Delir, (siehe Kriterien für F05.-) kompliziert wird. Symptomatische Krampfanfälle können ebenfalls auftreten. Wenn organische Faktoren eine beträchtliche Rolle in der Ätiologie spielen, sollte das Zustandsbild unter F05.8 klassifiziert werden. | | |
| .5 | Psychotische Störung | Eine Gruppe psychotischer Phänomene, die während oder nach dem Substanzgebrauch auftreten, aber nicht durch eine akute Intoxikation erklärt werden können und auch nicht Teil eines Entzugssyndroms sind. Die Störung ist durch Halluzinationen (typischerweise akustische, oft aber auf mehr als einem Sinnesgebiet), Wah rnehmungsstörungen, Wahnideen (häufig paranoide Gedanken oder Verfolgungsideen), psychomotorische Störungen (Erregung oder Stupor) sowie abnorme Affekte gekennzeichnet, die von intensiver Angst bis zur Ekstase reichen können. Das Sensorium ist üblicherweise klar, jedoch kann das Bewusstsein bis zu einem gewissen Grad eingeschränkt sein, wobei jedoch keine ausgeprägte Verwirrtheit auftritt. | | |
| .6 | Amnestisches Syndrom | Ein Syndrom, das mit einer ausgeprägten andauernden Beeinträchtigung des Kurz- und Langzeitgedächtnisses einhergeht. Das Immediatgedächtnis ist gewöhnlich erhalten, und das Kurzzeitgedächtnis ist mehr gestört als das Langzeitgedächtnis. Die Störungen des Zeitgefühls und des Zeitgitters sind meist deutlich, ebenso wie die L ernschwierigkeiten. Konfabulationen können ausgeprägt sein, sind jedoch nicht in jedem Fall vorhanden. Andere kognitive Funktionen sind meist relativ gut erhalten, die amnestischen Störungen sind im Verhältnis zu anderen Beeinträchtigungen besonders ausgeprägt. | | |
| .7 | Restzustand und verzögert auftretende psychotische Störung | Eine Störung, bei der alkohol- oder substanzbedingte Veränderungen der kognitiven Fähigkeiten, des Affektes, der Persönlichkeit oder des Verhaltens über einen Zeitraum hinaus bestehen, in dem noch eine direkte Substanzwirkung angenommen werden kann. | | | Der Beginn dieser Störung sollte in unmittelbarem Zusammenhang mit dem Gebrauch der psychotropen Substanz stehen. Beginnt das Zustandsbild nach dem Substanzgebrauch, ist ein sicherer und genauer Nachweis notwendig, dass der Zustand auf Effekte der psychotropen Substanz zurückzuführen ist. Nachhallphänomene (Flashbacks) unterscheiden sich von einem psychotischen Zustandsbild durch ihr episodisches Auftreten, durch ihre meist kurze Dauer und das Wiederholen kürzlich erlebter alkohol- oder substanzbedingter Erlebnisse. | |
| .8 | Sonstige psychische und Verhaltensstörungen | | | |
| .9 | Nicht näher bezeichnete psychische und Verhaltensstörung | | | |
15.4.2 ICD-11
Im ICD-11 gibt es eine neue Kategorie mit der Bezeichnung “Störungen durch Substanzgebrauch oder Verhaltenssüchte”. In dieser Kategorie werden Störungen durch Substanzgebrauch, aber auch jetzt neu aufgenommen “Störungen durch Verhaltenssüchte” (z. B. pathologisches Spielen) unterschieden.
“Zu den Störungen durch Substanzgebrauch gehören Störungen, die auf den einmaligen oder wiederholten Gebrauch von Substanzen mit psychoaktiven Eigenschaften, einschließlich bestimmter Medikamente, zurückzuführen sind. Dazu gehören Störungen im Zusammenhang mit vierzehn Klassen oder Gruppen von psychoaktiven Substanzen. In der Regel führt der anfängliche Gebrauch dieser Substanzen zu angenehmen oder ansprechenden psychoaktiven Wirkungen, die bei wiederholtem Gebrauch belohnend und verstärkend wirken. Bei fortgesetztem Gebrauch können viele der einbezogenen Substanzen zur Abhängigkeit führen. Sie können auch zahlreiche Formen von Schäden verursachen, sowohl für die psychische als auch für die körperliche Gesundheit. Störungen, die auf den schädlichen nicht-medizinischen Gebrauch nicht-psychoaktiver Substanzen zurückzuführen sind, werden ebenfalls in dieser Gruppe aufgeführt.” (ICD-11)
Bei den “Störungen durch Substanzgebrauch” finden sich die in Tabelle 15.4 aufgeführten Diagnosen.
| Code | Bezeichnung |
|---|---|
| 6C40.0 | Episode des schädlichen Gebrauchs von Alkohol |
| 6C40.1 | Schädliches Verhaltensmuster bei Gebrauch von Alkohol |
| 6C40.2 | Alkoholabhängigkeit |
| 6C40.3 | Alkoholintoxikation |
| 6C40.4 | Alkoholentzug |
| 6C40.5 | Alkoholinduziertes Delir |
| 6C40.6 | Psychotische Störung durch Alkohol |
| 6C40.7 | Bestimmte näher bezeichnete psychische oder Verhaltensstörungen durch Alkohol |
| 6C40.Y | Sonstige näher bezeichnete Störungen durch Alkohol |
| 6C40.Z | Störungen durch Alkohol, nicht näher bezeichnet |
| Code | Bezeichnung | Beschreibung |
|---|---|---|
| 6C40.0 | Episode des schädlichen Gebrauchs von Alkohol | Eine Episode des Alkoholgebrauch, die zu einer Schädigung der körperlichen oder geistigen Gesundheit einer Person oder zu einem Verhalten geführt hat, das die Gesundheit anderer schädigt. Die Schädigung der Gesundheit der Person ist auf einen oder mehrere der folgenden Punkte zurückzuführen: (1) Verhalten im Zusammenhang mit einer Intoxikation; (2) direkte oder sekundäre toxische Wirkungen auf Körperorgane und -systeme; oder (3) eine schädliche Art der Verabreichung. Die Schädigung der Gesundheit anderer umfasst jede Form von körperlicher Schädigung, einschließlich Trauma, oder psychischer Störung, die direkt auf das Verhalten der Person zurückzuführen ist, auf die sich die Diagnose des einmaligen schädlichen Gebrauch bezieht, und zwar aufgrund der Alkoholintoxikation. Diese Diagnose sollte nicht gestellt werden, wenn der Schaden auf ein bekanntes Muster des Alkoholgebrauchs zurückzuführen ist. |
| 6C40.1 | Schädliches Verhaltensmuster bei Gebrauch von Alkohol | Ein Verhaltensmuster bei Gebrauch von Alkohol, das die körperliche oder geistige Gesundheit einer Person geschädigt hat oder zu einem Verhalten geführt hat, das die Gesundheit anderer schädigt. Das Muster des Alkoholgebrauchs erstreckt sich über einen Zeitraum von mindestens 12 Monaten, wenn der Gebrauch episodisch ist, oder von mindestens einem Monat, wenn der Gebrauch kontinuierlich ist. Die Gesundheitsschädigung der Person ist auf einen oder mehrere der folgenden Punkte zurückzuführen: (1) Verhalten im Zusammenhang mit der Intoxikation; (2) direkte oder sekundäre toxische Wirkungen auf die Organe und Systeme des Körpers; oder (3) eine schädliche Art der Verabreichung. Die Schädigung der Gesundheit anderer umfasst jede Form von körperlicher Schädigung, einschließlich Trauma, oder psychischer Störung, die direkt auf das Verhalten im Zusammenhang mit der Alkoholintoxikation der Person zurückzuführen ist, auf die die Diagnose “Schädlicher Alkoholgebrauch” zutrifft. |
| 6C40.2 | Alkoholabhängigkeit | Alkoholabhängigkeit ist eine Störung der Steuerung des Alkoholgebrauch, die durch wiederholten oder kontinuierlichen Alkoholgebrauch entsteht. Kennzeichnend ist ein starker innerer Drang, Alkohol zu konsumieren, der sich in einer eingeschränkten Fähigkeit zur Kontrolle des Gebrauchs, einer zunehmenden Priorität des Gebrauchs gegenüber anderen Aktivitäten und einer Fortführung des Gebrauchs trotz Schäden oder negativer Folgen äußert. Diese Erfahrungen werden häufig von einem subjektiven Gefühl des Drangs oder Verlangens nach Alkohol begleitet. Es können auch physiologische Merkmale der Abhängigkeit vorhanden sein, wie z. B. Toleranz gegenüber der Wirkung von Alkohol, Entzugserscheinungen nach Beendigung oder Verringerung des Alkoholgebrauchs oder wiederholte Einnahme von Alkohol oder pharmakologisch ähnlichen Substanzen, um Entzugserscheinungen zu verhindern oder zu lindern. Die Merkmale der Abhängigkeit zeigen sich in der Regel über einen Zeitraum von mindestens 12 Monaten, die Diagnose kann jedoch gestellt werden, wenn der Alkoholgebrauch über einen Zeitraum von mindestens drei Monaten kontinuierlich (täglich oder fast täglich) erfolgt. |
15.4.3 ICD-10 vs ICD-11
| ICD-10 Abhängigkeitssyndrom | ICD-11 Abhängigkeit |
|---|---|
| Eine Gruppe von Verhaltens-, kognitiven und körperlichen Phänomenen, die sich nach wiederholtem Substanzgebrauch entwickeln. Typischerweise besteht ein starker Wunsch, die Substanz einzunehmen, eine verminderte Kontrolle über ihren Konsum und anhaltender Substanzgebrauch trotz schädlicher Folgen. Dem Substanzgebrauch wird Vorrang vor anderen Aktivitäten und Verpflichtungen gegeben. Es entwickelt sich eine Toleranzerhöhung und manchmal ein körperliches Entzugssyndrom. Das Abhängigkeitssyndrom kann sich auf einen einzelnen Stoff beziehen (z.B. Tabak, Alkohol oder Diazepam), auf eine Substanzgruppe (z.B. opiatähnliche Substanzen) oder auch auf ein weites Spektrum pharmakologisch unterschiedlicher Substanzen. | Eine Störung der Regulierung von Substanzgebrauch, die durch wiederholten oder kontinuierlichen Konsum entsteht Charakteristisches Merkmal ist ein starkes Verlangen, die Substanz zu konsumieren, welches sich durch die fehlende Fähigkeit manifestiert, den Konsums zu kontrollieren, einer zunehmenden Priorisierung des Konsums gegenüber anderen Aktivitäten und fortgeführten Konsum trotz Schädigung oder negativer Konsequenzen. Diese Erfahrung ist häufig begleitet durch subjektives Verlangen oder Drang zu konsumieren. Physiologische Merkmale der Abhängigkeit können ebenfalls bestehen, einschließlich Toleranz gegenüber der Substanz, Auftreten von Entzugssymptomen nach Absetzen oder Reduktion der Substanz oder Konsum einer gleichartigen Substanz, um Entzugssymptome zu verhindern oder abzuschwächen. Die Merkmale der Abhängigkeit bestehen in der Regel in einem Zeitraum von 12 Monaten, oder die Diagnose kann auch bei anhaltendem (täglich oder fast täglich) Substanzkonsum gestellt werden. |
15.5 Testdiagnostik
Laut S3-Leitlinie Screening, Diagnostik und Behandlung alkoholbezogener Störungen sollen für eine Früherkennung, Diagnosestellung, Schweregradeinschätzung, Verlaufs- und Prognosebeurteilung alkoholbezogener Störungen sowohl Fragebögen als auch Zustandsmarker einzeln und in Kombination eingesetzt werden.
15.5.1 Zustandsmarker/Biomarker
Biologische Marker (als Indikatoren exzessiven Alkoholkonsums) können bei der Erkennung eines gesundheitsschädlichen Trinkverhaltens eingesetzt werden (Schmidt, o. J.).
In der S3-Leitlinie „Screening, Diagnose und Behandlung alkoholbezogener Störungen” finden sich folgende Empfehlungen:
“Zum Nachweis von akutem Alkoholkonsum sollen Zustandsmarker (EtOH in der Atemluft und im Blut, EtG und EtS im Urin) in verschiedenen Kontexten (Hausarztpraxis, stationäre Aufnahme, Notaufnahme, präoperatives Screening, Intensivstation) eingesetzt werden.”
Ein Alkoholkonsum während der letzten Stunden und Tage wird als akut, während der letzten Wochen und Monate als chronisch verstanden. Allgemein kann zwischen Zustands- und Verlaufsmarkern (state und trait Markern) unterschieden werden. Die zu berücksichtigenden Zustandsmarker werden in direkte (die nach Aufnahme von Alkohol positiv sind) und indirekte (die bspw. Organschäden anzeigen) unterschieden.
“Zum Nachweis von chronischem Alkoholkonsum sollte ein geeigneter Zustandsmarker (PEth im Blut oder EtG und/oder EtPa in Haaren) in verschiedenen Kontexten (stationäre Aufnahme, Notaufnahme, präoperatives Screening, Intensivstation) eingesetzt werden. Wenn chronischer Alkoholkonsum nachgewiesen werden soll, soll eine geeignete Kombination von indirekten Zustandsmarkern (z. B. GGT & MCV & CDT, Antilla Index, Alc Index) zur Erhöhung der Sensitivität und Spezifität in verschiedenen Kontexten (Hausarztpraxis, stationäre Aufnahme, Notaufnahme, präoperatives Screening, Intensivstation) eingesetzt werden.”
15.5.2 Fragebögen und Ratingskalen
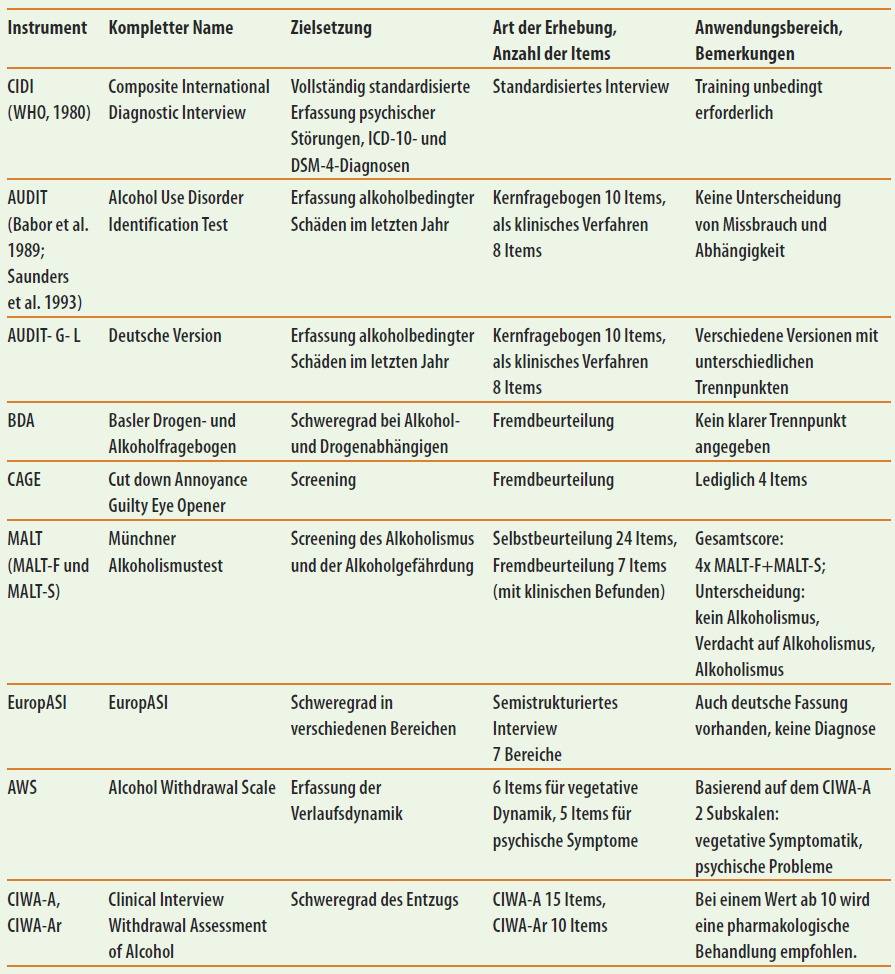
In Abbildung 15.3 findet sich eine Übersicht über ausgewählte Screening-Instrumente (Baumgärtner & Soyka, 2014).
15.5.2.1 Münchner Alkoholismustest (MALT)
Der MALT ist eines der ältesten Testverfahren zur Diagnostik einer Alkoholabhängigkeit [G. Feuerlein, H. G. Weyerer und W. Linz.]. Er besteht aus zwei Teilen, einer Selbstbeurteilung und einer Fremdbeurteilung durch Fachleute. Im Fremdbeurteilungsteil sind 7 Items zur Einschätzung der Alkoholabhängigkeit aufgrund anamnestischer Daten aufgeführt. Die Selbstbeurteilung besteht aus 24 Items, mit denen das Trinkverhalten bzw. die Einstellung zum Trinken und die alkoholbedingte psychischen und soziale Beeinträchtigung erfasst wird (siehe Abbildung 15.4).

Bei der Fremdbeurteilung müssen folgende Fragen beantwortet werden:
- Es liegt eine Lebererkrankung vor und mindestens ein pathologischer Laborwert.
- Der Patient leidet unter einer Polyneuropathie (ohne erkennbare andere Ursachen).
- Es gibt oder gab Fälle von Delirium tremens.
- Der Konsum reinen Alkohols liegt ein oder mehrmals im Monat >150 ml (Frauen: 120 ml).
- Der Konsum reinen Alkohols liegt ein oder mehrmals im Monat >300 ml (Frauen: 240 ml).
- Ein Foetor alcoholicus (eine Alkoholfahne) ist erkennbar.
- Familienangehörige und andere Bezugspersonen haben schon einmal wegen Alkoholproblemen des Patienten professionellen Rat gesucht.
Die Antworten auf die Fragen werden getrennt für die Selbst- und Fremdbeurteilung zusammengezählt, wobei die Fremdbeurteilung 4-fach gewichtet wird. Die Gesamtpunktzahl gibt Aufschluss über den Schweregrad des Alkoholkonsums und möglicher damit verbundener Probleme. Laut Testautoren weist ein Testwert von 6 bis 10 Punkten auf die Gefahr (Verdacht) einer Alkoholabhängigkeit hin. Testwerte von 11 und mehr Punkten deuten auf eine Alkoholabhängigkeit hin.
15.5.2.2 Alcohol Use Disorders Identification Test (AUDIT)
Der AUDIT-Fragebogen wurde als einfache Methode für das Screening auf übermäßigen Alkoholkonsum entwickelt. Er besteht aus 10 Fragen, die den Konsum, das Risikoverhalten und die Auswirkungen des Alkoholkonsums erfassen (@fig-abuse-AUDIT).
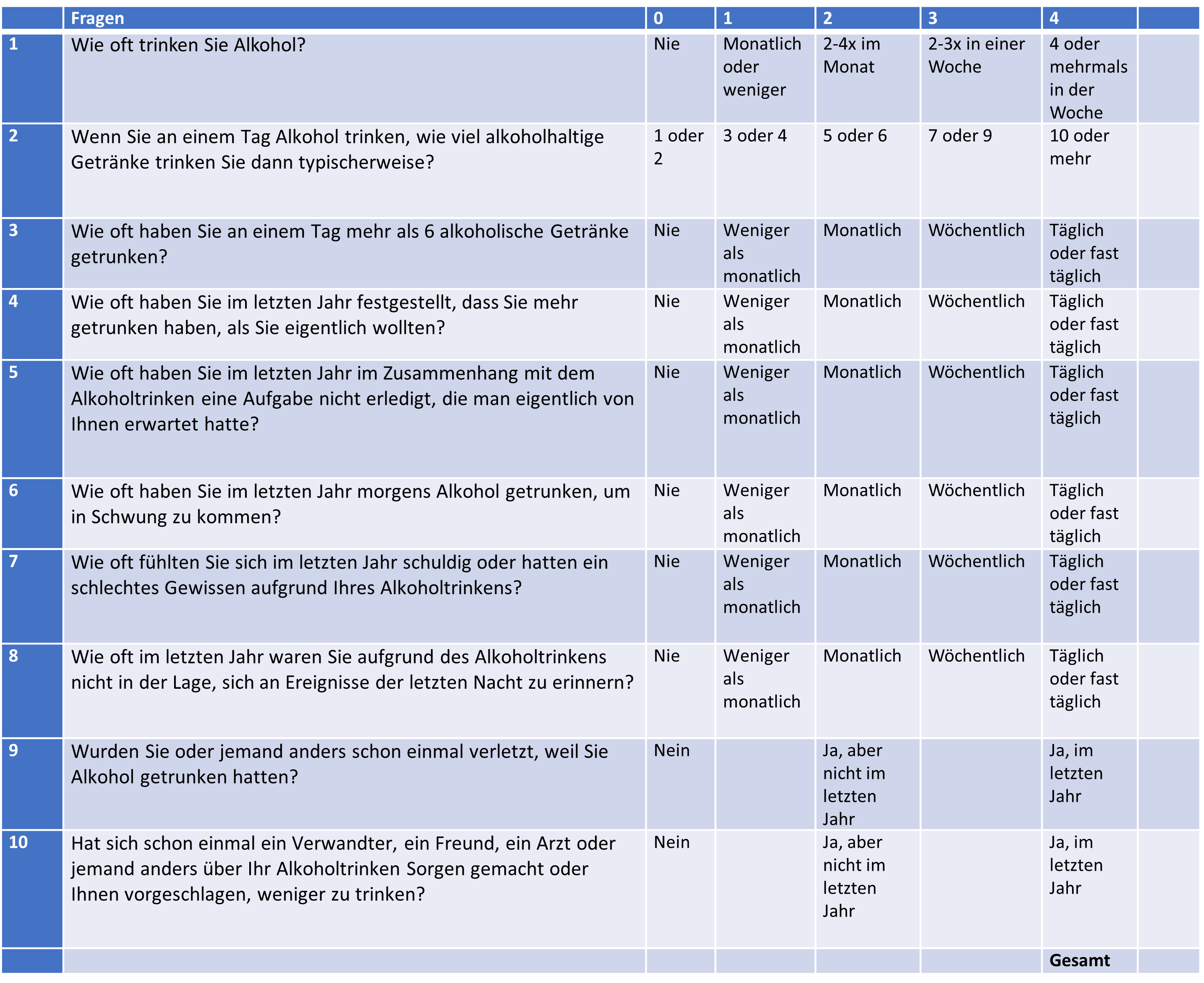
Die Antworten werden auf einer Skala bewertet, die je nach Frage variiert. Die Punkte werden zusammengezählt, um eine Gesamtwertung zu erhalten. Ein höherer Gesamtwert deutet auf ein höheres Risiko für Alkoholprobleme hin.
In der klinischen Praxis dient der AUDIT-Fragebogen als schnelle Möglichkeit, Alkoholkonsummuster zu identifizieren und Personen zu identifizieren, die möglicherweise eine weiterführende Bewertung oder Unterstützung benötigen.
15.5.2.3 CAGE-Fragen
Der CAGE-Fragebogen wird zum Screening auf Alkoholmissbrauch verwendet. CAGE ist ein Akronym und steht für Cut down drinking, Annoyed by criticism, Guilty feelings und Eye-opener.

Folgende Bewertungen werden vorgenommen: 0-1 Punkte = Alkoholmissbrauch unwahrscheinlich; 2-4 Punkte = Alkoholmissbrauch oder Alkoholabhängigkeit wahrscheinlich
15.5.2.4 DSM-5 Checklist
Die DSM-5-Checkliste Alkoholkonsumstörung erfaßt die diagnostischen Kriterien einer Alkoholabhängigkeit. Es handelt sich nach DSM-5 dann um eine psychische Störung, wenn diese mit einer klinisch bedeutsamen Beeinträchtigung oder Belastung verbunden ist und sich durch mindestens zwei der in der Checkliste genannten Punkte innerhalb eines Zeitraums von 12 Monaten manifestiert (Abbildung 15.7).

Anhand der Checkliste soll zusätzlich noch angegeben werden, ob eine (a) frühere oder (b) anhaltende Remission vorliegt und ob (c) der Zugang zu Alkohol eingeschränkt ist:
- Frühere Remission: Nachdem zuvor alle Kriterien für AUD erfüllt wurden, ist seit mindestens drei Monaten, aber weniger als 12 Monaten keines der Kriterien für AUD mehr erfüllt (mit der Ausnahme, dass Kriterium 4, “Craving, oder ein starkes Verlangen oder ein Drang, Alkohol zu konsumieren”, erfüllt sein kann).
- Anhaltende Remission: Nachdem zuvor alle Kriterien für AUD erfüllt waren, wurde zu keinem Zeitpunkt während eines Zeitraums von 12 Monaten eines der Kriterien für AUD erfüllt.
- Kontrollierte Umgebung: Diese zusätzliche Angabe wird verwendet, wenn sich die Person in einer Umgebung befindet, in der der Zugang zu Alkohol eingeschränkt ist.
Bei der Angabe des aktuellen Schweregrads der Störung gilt folgende Regel:
- - 305.00 (F10.10) Leicht: Vorhandensein von 2-3 Symptomen
- - 303.90 (F10.20) Mäßig: Vorhandensein von 4-5 Symptomen
- - 303.90 (F10.20) Schwerwiegend: Vorhandensein von 6 oder mehr Symptomen
15.6 Verständnisfragen
- Welche diagnostischen Instrumente und Verfahren werden häufig eingesetzt, um eine Alkoholabhängigkeit zu erkennen, und wie unterscheiden sie sich in ihrer Anwendung?
- Welche Rolle spielen strukturierte klinische Interviews (z. B. SKID) in der Diagnostik der Alkoholabhängigkeit, und welche Vorteile bieten sie gegenüber freien Gesprächen?
- Wie können körperliche Untersuchungen und Laborparameter (z. B. Leberwerte, CDT) zur Diagnose einer Alkoholabhängigkeit beitragen?
- Welche Unterschiede bestehen zwischen den Diagnosekriterien der Alkoholabhängigkeit im ICD-10 und ICD-11, und wie wirken sich diese auf die klinische Praxis aus?
- Warum ist die Erfassung des “Craving” (starker Drang nach Alkohol) ein zentrales Element in der Diagnostik der Alkoholabhängigkeit, und wie wird es in der Praxis evaluiert?
- Wie werden Entzugssymptome in der Diagnostik der Alkoholabhängigkeit berücksichtigt, und welche klinischen Herausforderungen können dabei auftreten?
- Welche psychischen Störungen (z. B. Depression, Angststörungen) müssen bei der Diagnostik der Alkoholabhängigkeit differenzialdiagnostisch abgegrenzt werden, und warum ist dies wichtig?
- Wie unterscheidet sich die Diagnose einer Alkoholabhängigkeit von der Diagnose eines schädlichen Alkoholgebrauchs, und welche Kriterien sind hierbei entscheidend?
- Welche Rolle spielen die subjektive Wahrnehmung des Patienten und die Schilderung des Konsumverhaltens in der Diagnostik der Alkoholabhängigkeit?
- Wie können Angehörige oder Bezugspersonen in den diagnostischen Prozess einbezogen werden, und welche Informationen liefern sie, die der Patient möglicherweise nicht offenlegt?
- Wie wird der Schweregrad einer Alkoholabhängigkeit im ICD-11 bestimmt, und welche klinischen Implikationen ergeben sich daraus für die Behandlung?
- Welche Herausforderungen ergeben sich bei der Diagnostik einer Alkoholabhängigkeit im Frühstadium, und wie können diese überwunden werden?
- Welche Biomarker (z. B. CDT, GGT, MCV) werden in der Diagnostik der Alkoholabhängigkeit eingesetzt, und wie unterscheiden sie sich in ihrer Aussagekraft und Spezifität?
- Wie zuverlässig ist der Biomarker CDT (Carbohydrate-Deficient Transferrin) bei der Identifikation eines chronischen Alkoholkonsums, und welche Faktoren können die Ergebnisse verfälschen?
- Welche Rolle spielen Biomarker wie CDT in der Differenzialdiagnostik zwischen einem schädlichen Alkoholgebrauch und einer Alkoholabhängigkeit?
- Wie können Biomarker in Kombination mit klinischen Interviews und psychologischen Tests die Diagnostik der Alkoholabhängigkeit verbessern, und welche Grenzen haben sie dabei?
- Welche körperlichen Symptome und klinischen Zeichen (z. B. Tremor, Hepatomegalie, Hautveränderungen) sind typisch für eine fortgeschrittene Alkoholabhängigkeit, und wie entstehen sie pathophysiologisch?
- Welche Rolle spielen gastrointestinale Symptome (z. B. Gastritis, Pankreatitis) als Hinweise auf einen chronischen Alkoholkonsum, und wie werden sie in der Diagnostik berücksichtigt?
- Welche standardisierten Fragebögen (z. B. AUDIT, CAGE) werden häufig in der Diagnostik der Alkoholabhängigkeit eingesetzt, und wie unterscheiden sie sich in ihrer Anwendung und Aussagekraft?
- Wie kann der AUDIT (Alcohol Use Disorders Identification Test) dazu beitragen, sowohl riskanten Alkoholkonsum als auch eine Alkoholabhängigkeit zu identifizieren, und welche Grenzen hat dieses Instrument?
- Welche Rolle spielt der CAGE-Fragebogen in der Früherkennung einer Alkoholabhängigkeit, und wie wird er in der klinischen Praxis eingesetzt?
- Wie können Checklisten und Fragebögen dazu beitragen, die subjektive Schilderung des Patienten zu objektivieren, und welche Herausforderungen ergeben sich dabei?
- Welche zusätzlichen Informationen können strukturierte Interviews (z. B. SKID) im Vergleich zu kurzen Screening-Fragebögen liefern, und wann sind sie besonders sinnvoll?
- Wie können Fragebögen und Checklisten in der Diagnostik der Alkoholabhängigkeit mit anderen diagnostischen Methoden (z. B. Biomarker, körperliche Untersuchung) kombiniert werden, um eine umfassende Beurteilung zu ermöglichen?
- Nennen Sie vier Themen, die in einer Anamnese angesprochen werden sollten.
- Warum ist es nicht sinnvoll, nach der Menge des Alkoholkonsum zu fragen?
- Nennen Sie drei Merkmale, die auf eine psychische Abhängigkeit hinweisen.
- Nennen Sie drei Merkmale, die auf eine körperliche Abhängigkeit hinweisen.
- Warum ist die Unterscheidung zwischen körperlicher und psychischer Abhängigkeit sinnvoll?
- Erläutern Sie das Konzept des Cue Exposure? Was soll damit erklärt werden?
- Wie wirkt sich die Exposition gegenüber alkoholbezogenen Reizen (Cue Exposure) auf das Craving bei Patienten mit Alkoholabhängigkeit aus?
- Welche Rolle spielt die Cue-Expositionstherapie in der Behandlung der Alkoholabhängigkeit, und wie kann sie dazu beitragen, das Rückfallrisiko zu verringern?
- Wie unterscheidet sich das Craving in verschiedenen Phasen der Alkoholabhängigkeit (z. B. während des Entzugs, in der Abstinenzphase)?
- Welche Faktoren beeinflussen die Intensität des Craving?
- Welche individuellen Unterschiede (z. B. psychische Komorbiditäten, Dauer der Abhängigkeit) können die Reaktion auf Cue Exposure und das Erleben von Craving beeinflussen?