23.1 Einleitung
Die Psychotherapieforschung ist ein dynamisches und vielseitiges Feld, das sich mit der Wirksamkeit, den Mechanismen und der kontinuierlichen Weiterentwicklung psychotherapeutischer Verfahren beschäftigt. Sie spielt eine entscheidende Rolle dabei, evidenzbasierte Ansätze zu identifizieren und die Behandlung psychischer Erkrankungen stetig zu verbessern. In diesem Kapitel wird ein allgemeiner Überblick über wichtige Aspekte der Psychotherapieforschung gegeben.
Trends in der Psychotherapieforschung
Für eine Meta-Analyse, mit der Trends in der Psychotherapieforschung in der letzten Dekade identifiziert werden sollte, haben Rief 1.605 randomisierte kontrollierte Studien identifizert. Es zeigt sich bei der Auswertung der Daten ein kontinuierlicher Anstieg der veröffentlichten RCTs, wobei im zweiten Fünfjahresblock (2015-2019) 68 % mehr Studien durchgeführt wurden. Bei der kognitiven Verhaltenstherapie (68 %) und eHealth-Interventionen (18 %) gab es einen Anstieg der Anzahl der Studien. Ihr Anteil hat sich aber nicht signifikant im Verhältnis zu allen veröffentlichten RCTs verändert. Die nächsten häufigen untersuchten Therapieverfahren und -methoden waren Akzeptanz-Commitment-Therapie (4 %), psychodynamische Behandlungen (2 %), interpersonelle Psychotherapie (2 %) und Achtsamkeitsinterventionen (2 %). Systemische (1,1 %), emotionsfokussierte (0,7 %) und Schematherapie (0,6 %) machten kleinere Anteile der veröffentlichten RCTs aus.
23.2 Historisches zur Psychotherapieforschung
In Tabelle 23.1 findet sich ein kurze historische Übersicht über die Themen der Psychotherapie-Forschung.
| Zeitraum | Phase | Fragestellung/Fokus | Merkmale |
|---|---|---|---|
| Vor 1955 | Vorempirisches Stadium | Keine systematisch betriebene empirische Psychotherapie-Forschung. | - Wirksamkeit wurde unterstellt, anstatt sie zu überprüfen. - Verbreitete Vorstellung, dass die Wirksamkeit der Psychotherapie nicht experimentell überprüft werden kann. |
| 1955 - 1995 | Allgemeine Wirksamkeit der Psychotherapie | - Ist Psychotherapie überhaupt wirksam? - Welche Art der Psychotherapie (welcher Grundansatz/Schule) ist wirksam(er)? |
- Fokus auf dem Nachweis der allgemeinen Wirksamkeit von Psychotherapie. - Vergleich verschiedener Therapieschulen. |
| 1980 - heute | Spezifische Wirksamkeitsforschung | - Welche Art der Psychotherapie (welche Methode) hilft bei welcher Störung? („What works for whom?“) - Was sind die Komponenten (Wirkkomponenten) einer effektiven Psychotherapie? |
- Störungsspezifische Behandlung (EBM, EST, praktische Leitlinien). - Fokus auf allgemeine Psychotherapie und ihre Wirkkomponenten. |
Bitte beachten Sie, dass die in Tabelle 23.1 Epochen der Psychotherapie-Forschung stark abstrahiert sind.
23.3 Wissenschaftliche Erkenntnisse
Wissenschaftliche Erkenntnisse entstehen durch einen systematischen, methodischen und kritischen Prozess, der darauf abzielt, Wissen über die Welt zu sammeln, zu überprüfen und zu erweitern. Dieser Prozess folgt bestimmten Prinzipien und Methoden, die sicherstellen, dass die gewonnenen Erkenntnisse objektiv, reliabel (zuverlässig) und valide (gültig) sind.
Sicheres Wissen
Im wissenschaftlichen Prozess geht es nicht um die Suche nach absoluten Wahrheiten, sondern um die Annäherung an wahrscheinliche und überprüfbare Erkenntnisse. Wissenschaftliche Erkenntnisse sind vorläufig, da neue Daten, verbessere Forschungsmethoden und alternative Theorien bestehende Erkenntnisse widerlegen oder ergänzen können. Auch haben wissenschaftliche Methoden ihre Grenzen und wissenschaftliche Theorien sind (“nur”) Modelle der Realität. Wissenschaft ist ein Prozess, in dem es um sicheres Wissen und neue Erkenntnisse geht.
23.4 Der Forschungsprozess
Der Forschungsprozess ist ein systematischer und konsentierter Ablauf, der von der Entwicklung einer Forschungsfrage bis zur Publikation der Ergebnisse reicht. Jeder Schritt baut auf dem vorherigen auf und folgt wissenschaftlichen Standards, um objektive, valide und reliable Erkenntnisse zu gewinnen. In Abbildung 23.1 ist der Ablauf schematisch dargestellt.
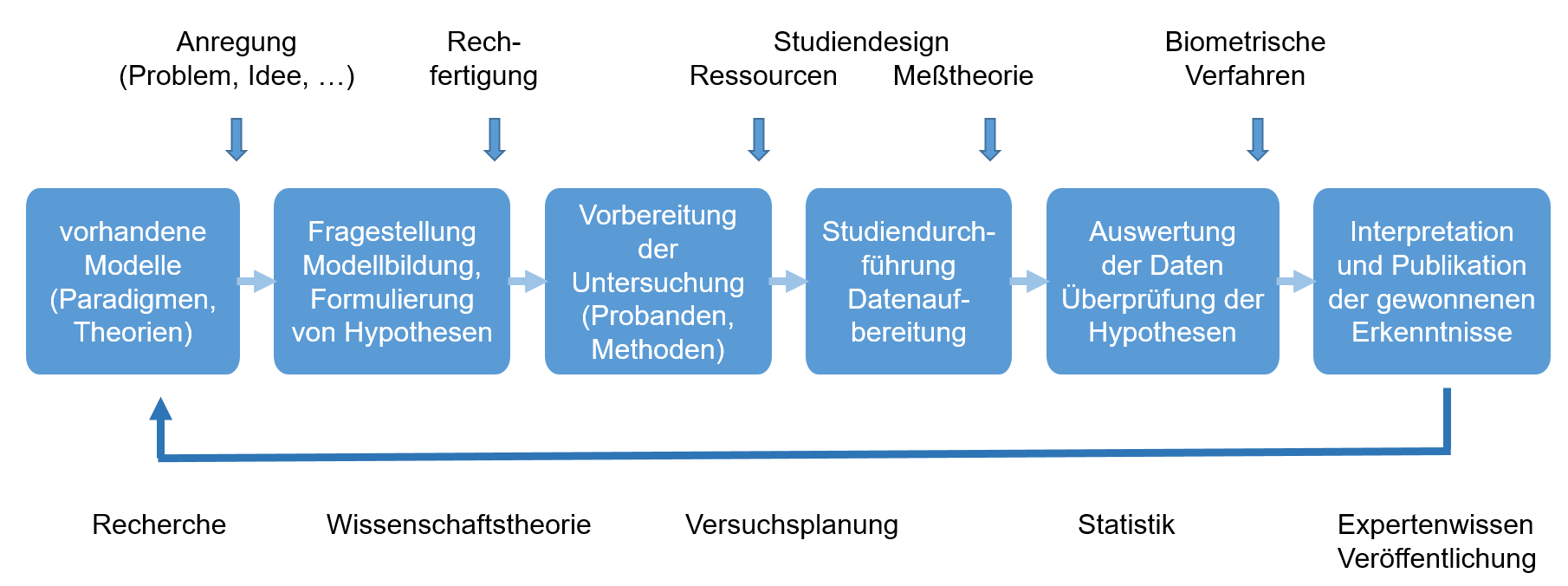
Die verschiedenen Schritte sind in Tabelle 23.2 mit Beispielen beschrieben und erläutert.
| Schritt | Beschreibung | Beispiel |
|---|---|---|
| 1. Forschungsfrage | Entwicklung einer klaren, relevanten und empirisch überprüfbaren Frage. | “Wie wirkt sich regelmäßige körperliche Aktivität auf die psychische Gesundheit von Jugendlichen aus?” |
| 2. Hypothesen | Formulierung von testbaren Annahmen über Zusammenhänge oder Unterschiede zwischen Variablen. | “Jugendliche, die mindestens dreimal pro Woche Sport treiben, weisen geringere Depressionssymptome auf.” |
| 3. Operationalisierung | Übersetzung theoretischer Konstrukte in messbare Variablen und Auswahl von Messinstrumenten. | Depressionssymptome werden mit dem “Beck Depression Inventory (BDI)” gemessen. |
| 4. Forschungsdesign | Wahl eines geeigneten Designs (z. B. Experiment, Querschnittsstudie) und Methoden. | Randomisierte kontrollierte Studie mit zwei Gruppen (Sport vs. keine Sportaktivität). |
| 5. Datenerhebung | Systematische Sammlung von Daten gemäß dem Forschungsdesign. | Befragung von 100 Jugendlichen mit einem standardisierten Fragebogen. |
| 6. Datenauswertung | Analyse der Daten mit statistischen oder qualitativen Methoden. | t-Test zur Überprüfung von Gruppenunterschieden in Depressionssymptomen. |
| 7. Interpretation | Schlussfolgerungen aus den analysierten Daten und Überprüfung der Hypothesen. | Sportlich aktive Jugendliche zeigen signifikant weniger Depressionssymptome. |
| 8. Diskussion | Einordnung der Ergebnisse in den Forschungskontext und Reflexion von Stärken und Schwächen. | Vergleich mit früheren Studien, Diskussion von Limitationen (z. B. Stichprobengröße). |
| 9. Publikation | Veröffentlichung der Ergebnisse in einem wissenschaftlichen Artikel nach Peer-Review. | Artikel in einer Fachzeitschrift wie “Journal of Adolescent Health”. |
| 10. Replikation | Wiederholung der Studie durch andere Forscher zur Bestätigung der Ergebnisse. | Mehrere Studien bestätigen den positiven Effekt von Sport auf die psychische Gesundheit. |
23.4.1 Wo kann ich mich informieren?
Es gibt zahlreiche “seriöse Quellen”, um sich über wissenschaftliche Erkenntnisse zu informieren. Die Wahl der Quelle hängt davon ab, wie tief man in ein Thema einsteigen möchte und ob man Fachwissen oder allgemeinverständliche Informationen sucht. Neben Lehrbüchern und Fachzeitschriften sind Datenbanken extrem wichtig, um einen Überblick zu bekommen. Datenbanken sammeln und indexieren wissenschaftliche Artikel, sodass man gezielt nach Studien und Publikationen suchen kann.
Beispiele:
- PubMed (Medizin und Lebenswissenschaften)
- PsycINFO (Psychologie und Psychotherapie)
- Google Scholar (multidisziplinär)
- Web of Science oder Scopus (umfassende wissenschaftliche Datenbanken)
PubMed und Google Scholar können kostenlos genutzt werden. PubMed ist eine frei zugängliche Datenbank der National Library of Medicine (USA) und umfasst Millionen von Artikeln aus den Bereichen Medizin, Biowissenschaften und verwandten Disziplinen.
Beachte: In PubMed werden nur Artikel, aber keine Bücher oder Buchkapitel indiziert. Google Scholar ist eine frei zugängliche Suchmaschine für wissenschaftliche Literatur, die Artikel, Bücher, Konferenzbeiträge und mehr umfasst.
23.5 Efficacy und Effectiveness
In der Psychotherapieforschung werden zwei Arten von Studiendesigns unterschieden, um die Wirksamkeit von Therapieverfahren zu untersuchen: Efficacy-Studien und Effectiveness-Studien (siehe Tabelle 23.3).
In Efficacy-Studien wird untersucht, ob eine Psychotherapie unter idealen, streng kontrollierten Bedingungen wirksam ist. Diese Studien werden sehr oft an Universitäten und in Forschungseinrichtungen durchgeführt und folgen einem hochstandardisierten Protokoll. In Effectiveness-Studien wird dagegen untersucht, ob eine Psychotherapie auch im Alltag, also unter realen Bedingungen, wirksam ist. Diese Studien finden in der Regel in natürlichen Settings wie ambulanten Praxen oder Kliniken statt.
| Merkmal | Efficacy-Studie | Effectiveness-Studie |
|---|---|---|
| Ziel | Prüfung der Wirksamkeit unter idealen Bedingungen | Prüfung der Wirksamkeit unter realen Bedingungen |
| Studiendesign | Streng kontrolliert, oft randomisiert und placebo-kontrolliert | Weniger kontrolliert, häufig pragmatisch |
| Population | Hoch selektiv, spezifische Einschlusskriterien | Breite, repräsentative Population |
| Setting | Oft universitäre oder Forschungseinrichtungen | In realen klinischen oder alltagsnahen Settings |
| Intervention | Standardisiert (manualisiert) und optimiert | Flexibel und anpassbar |
| Hauptzielgröße | Fokus auf interne Validität | Fokus auf externe Validität |
| Durchführung | Strikte Überwachung der Intervention | Geringere Kontrolle, mehr Alltagsrealität |
| Kosten und Ressourcen | Oft kostenintensiv, benötigt spezialisierte Ressourcen | Kosteneffizienter, nutzt vorhandene Ressourcen |
| Bedeutung für die Praxis | Bietet Informationen über das Potenzial einer Intervention. Ist die Intervention wirksam? | Liefert praxisnahe Informationen zur Anwendbarkeit. Profitieren Patienten von der Intervention? |
| Dauer | Kürzer, um die ideale Wirksamkeit zu testen | Länger, um langfristige Effekte zu beobachten |
| Bias-Risiko | Geringes Risiko durch strenge Kontrolle | Höheres Risiko, aber näher an der Praxis |
Efficacy- und Effectiveness-Studien ergänzen sich in der Psychotherapieforschung und tragen gemeinsam dazu bei, wirksame und praxistaugliche Therapieverfahren zu entwickeln und zu etablieren. Während Efficacy-Studien die wissenschaftliche Grundlage schaffen, zeigen Effectiveness-Studien, wie diese Erkenntnisse in der realen Welt umgesetzt werden können.
23.6 Randomisierte kontrollierte Studien (RCTs)
RCTs (Randomized Controlled Trials) sind das Goldstandard-Design in der empirischen Forschung, insbesondere in der Medizin, Psychotherapie und Psychologie (siehe Tabelle 23.4). Sie gelten als die zuverlässigste Methode, um Kausalzusammenhänge zwischen einer Intervention (z. B. einer Therapie oder Behandlung) und einem Ergebnis (z. B. Gesundheit oder Verhalten) zu untersuchen. RCTs sind fester Bestandteil der Efficacy-Forschung.
| Aspekt | Beschreibung | Beispiel |
|---|---|---|
| Definition | Experimentelles Design mit zufälliger Zuteilung von Teilnehmern zu Interventions- und Kontrollgruppen. | Testung eines neuen Medikaments gegen Placebo. |
| Schlüsselmerkmale | - Randomisierung - Kontrollgruppe - Intervention - Blindung (optional) |
Randomisierung: Teilnehmer werden per Zufallsprinzip zugeteilt. |
| Ablauf | 1. Rekrutierung 2. Randomisierung 3. Intervention 4. Datenerhebung 5. Analyse |
Beispiel: Vergleich von CBT (Intervention) mit Warteliste (Kontrolle) bei Depressionen. |
| Vorteile | - Kausale Aussagen möglich - Hohe interne Validität - Reproduzierbarkeit |
Ermöglicht den Nachweis, dass eine Therapie wirkt. |
| Herausforderungen | - Ethische Bedenken - Praktische Umsetzung - Externe Validität - Teilnehmer-Compliance |
Ethisch problematisch, wenn einer Kontrollgruppe wirksame Behandlung vorenthalten wird. |
| Beispiele | - Medizin: Testung eines neuen Medikaments - Psychologie: Vergleich von Therapieformen |
Psychologie: CBT vs. Warteliste bei Depressionen. |
| Arten von RCTs | - Parallelgruppen-Design - Cross-over-Design - Cluster-randomisierte Studien |
Cluster-RCT: Ganze Schulen werden randomisiert, nicht Einzelpersonen. |
| Ethische Aspekte | - Informierte Einwilligung - Nutzen-Risiko-Abwägung - Datenschutz |
Teilnehmer müssen über Risiken und Nutzen der Studie aufgeklärt werden. |
| Bedeutung in der Forschung | Grundlage für evidenzbasierte Praxis, klinische Leitlinien und politische Entscheidungen. | RCTs belegen die Wirksamkeit von Therapien und Medikamenten. |
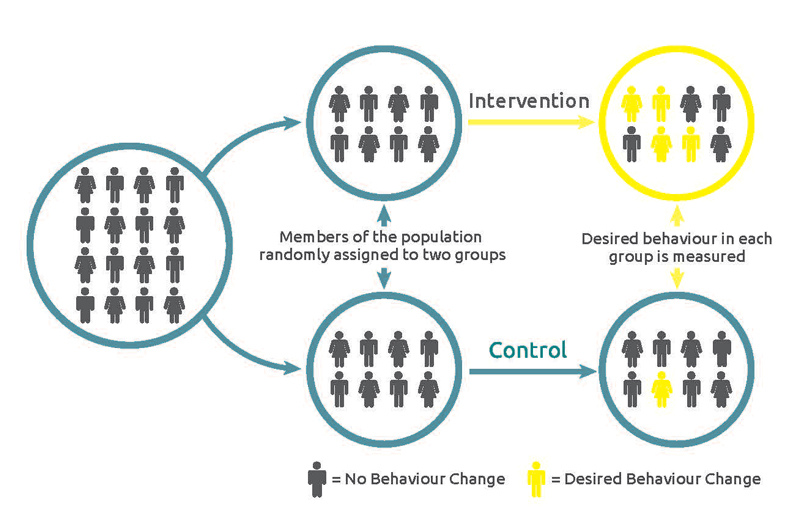
In Abbildung 23.2 ist das Design einer randomisierten kontrollierten Studie dargestellt. Beachte: Es ist eine Studie mit zwei Therapiebedingungen (“Armen” bzw. Gruppen) dargestellt. Es können allerdings auch mehr Therapiebedingungen verwendet werden. Allerdings steigt mit jeder weitere Therapiebedingung oder Patientengruppe der organisatorische und finanzielle Aufwand bei der Durchführung der Studie. Wichtig ist, dass es mindestens eine Kontroll- und eine Interventionsbedingung gibt.
23.6.1 Verblindung
Die Verblindung ist ein wichtiges methodisches Verfahren in RCTs, um Bias (Verzerrungen) zu minimieren und die Validität der Ergebnisse zu erhöhen. Durch Verblindung wird sichergestellt, dass bestimmte Personen in der Studie nicht wissen, welche Teilnehmer zur Interventionsgruppe oder zur Kontrollgruppe gehören.
Dies verhindert, dass Erwartungen oder Vorurteile die Ergebnisse beeinflussen. Man unterscheidet zwischen einfacher, doppelter und dreifacher Verblindung. Bei der einfachen Verblindung wissen die Probanden nicht, zu welcher Bedingung sie zugeordnet wurden. Bei der doppelten Verblindung wird auch der Behandler (Forscher) über die Zuweisung im unklaren gelassen. Bei der dreifachen Verblindung wissen auch die Datenanalysten nicht, wer in welcher Gruppe war.
Wichtig zu wissen ist, dass eine Verblindung des Behandlers und des Patienten bei Psychotherapie-Studien nicht möglich ist. Dies liegt an der Natur der Psychotherapie und den spezifischen Anforderungen dieser Art von Intervention. Psychotherapie ist ein interaktiver Prozess, bei dem Therapeut und Patient eng zusammenarbeiten. Der Therapeut muss wissen, welche Behandlung er durchführt, was eine Verblindung unmöglich macht. Da mit dem Patienten ein Behandlungsmodell erarbeitet wird, ist der Patient auch über das therapeutische Vorgehen informiert.
Da eine vollständige Verblindung in Psychotherapie-Studien oft nicht möglich ist, werden alternative Methoden verwendet, um Bias zu minimieren:
- Teilweise Verblindung: Zum Beispiel können Datenanalysten oder Outcome-Bewerter blind sein, um subjektive Verzerrungen zu reduzieren.
- Aktive Kontrollgruppen: Statt Placebo werden oft aktive Kontrollgruppen verwendet, die eine alternative Behandlung erhalten (z. B. eine andere Therapieform oder eine Standardbehandlung).
- Patienten- und Therapeuten-Ratings: Die Bewertung der Ergebnisse durch unabhängige Dritte (z. B. externe Gutachter) kann helfen, Verzerrungen zu minimieren.
Evidenz-basierte Medizin (EbM)
Der Begriff EbM leitet sich aus dem Englischen (evidence-based medicine = beweisgestützte Medizin) ab. Die Idee des Konzepts geht bis in die zweite Hälfte des 18. Jahrhunderts zurück. Den Anstoß gaben britische Ärzte, doch erst später, in den 1990er Jahren, erlangte die evidenzbasierte Medizin (EbM) eine große Bedeutung. Als Wiege der modernen EbM gilt die kanadische Universität in Hamilton/Ontario (McMaster), wo die Mediziner Gordon Guyatt und David Sackett den Begriff prägten. Im Wesentlichen führt die EbM drei Perspektiven zusammen:
- den gewissenhaften, ausdrücklichen und vernünftigen Gebrauch der gegenwärtig besten wissenschaftlichen Forschung (Evidenz),
- die Einbindung individueller klinischer Expertise, das heißt: die Erfahrung und Expertise der Ärzte und Ärztinnen nutzen,
- die Berücksichtigung der Patientenpräferenzen bzw. -bedürfnisse, also das Einbeziehen der Wünsche, Werte und Lebensumstände der Patientinnen und Patienten.
Nur das Zusammenspiel dieser drei Dimensionen ermöglicht eine bestmögliche medizinische Versorgung nach den Grundsätzen der evidenzbasierten Medizin. Je nach Problemstellung erhalten die drei Aspekte eine unterschiedliche Gewichtung.
23.7 Weitere Forschungsdesigns
Die RCT ist allerdings nicht das einzige sinnvolle und in der Forschung verwendete Studiedesign. In der Forschung gibt es verschiedene Studiendesigns, die je nach Fragestellung, Ressourcen und ethischen Überlegungen gewählt werden. Diese Designs lassen sich grob in Interventionsstudien und Beobachtungsstudien unterteilen (Abbildung 23.3).
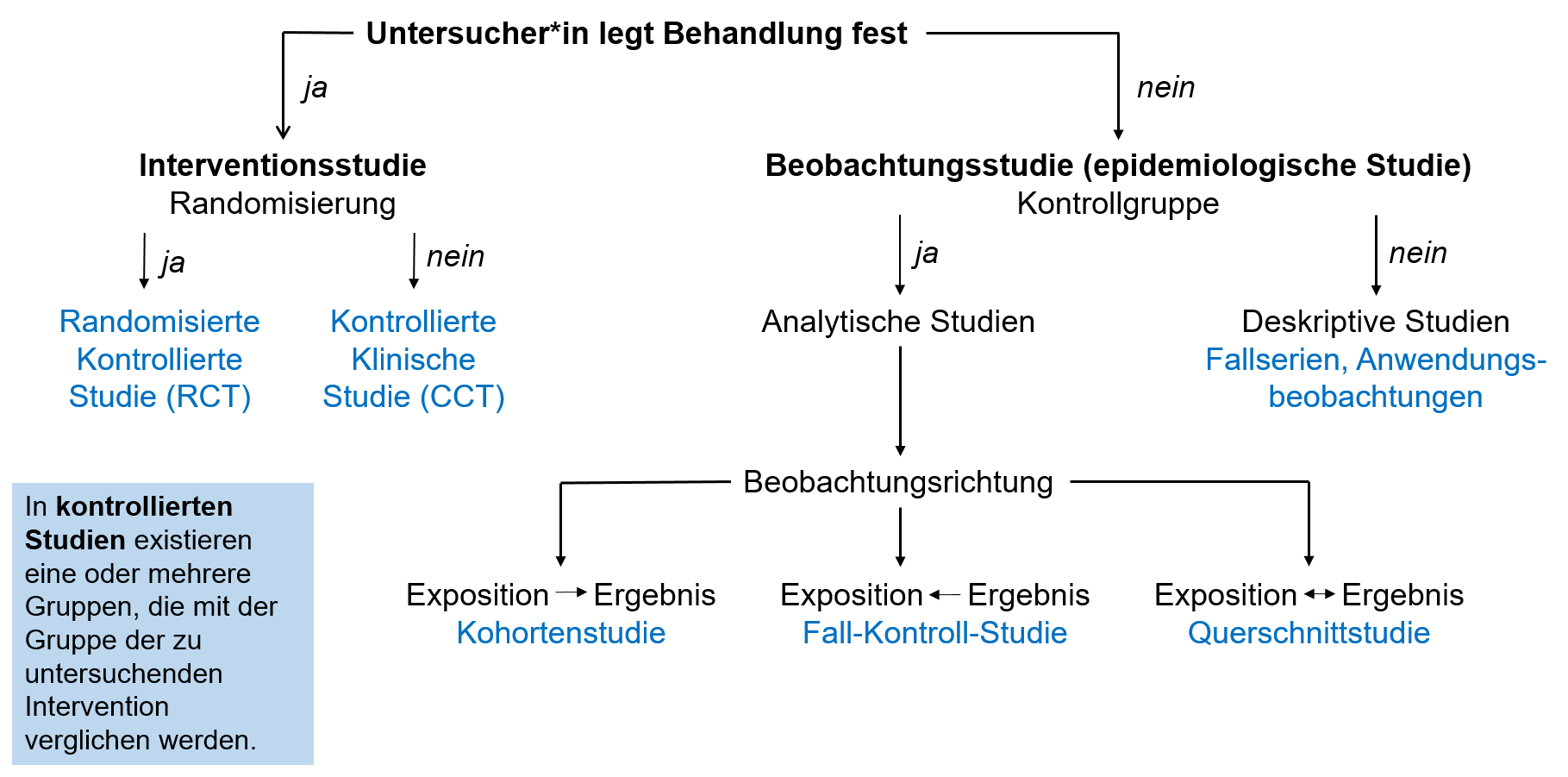
In Tabelle 23.5 werden die in Abbildung 23.3 genannten Forschungsdesigns, ihre Merkmale und Anwendungsbereiche näher erläutert.
| Studientyp | Unterkategorie | Beschreibung | Kausalität | Zeitaufwand | Kosten | Beispiel |
|---|---|---|---|---|---|---|
| Interventionsstudien | RCT | Randomisierte Zuteilung zu Interventions- und Kontrollgruppen. | Ja | Hoch | Hoch | Wirksamkeit eines neuen Antidepressivums im Vergleich zu Placebo. |
| Intervention ohne Randomisierung | Keine zufällige Zuteilung, z. B. basierend auf Kriterien oder freiwilliger Teilnahme. | Eingeschränkt | Mittel | Mittel | Schulprogramm zur psychischen Gesundheit in einer Schule vs. einer anderen Schule. | |
| Beobachtungsstudien | Ohne Kontrollgruppe | Beobachtung einer Gruppe ohne Vergleichsgruppe. | Nein | Niedrig | Niedrig | Psychische Gesundheit von Schülern nach einem Schulwechsel. |
| Mit Kontrollgruppe | Vergleich einer exponierten Gruppe mit einer nicht-exponierten Gruppe. | |||||
| Kohortenstudie | Langfristige Beobachtung einer Gruppe, um Ursache-Wirkungs-Beziehungen zu untersuchen. | Ja (prospektiv) | Hoch | Hoch | Zusammenhang zwischen Rauchen und Lungenkrebs über 10 Jahre. | |
| Fall-Kontroll-Studie | Vergleich von Fällen (mit Ergebnis) und Kontrollen (ohne Ergebnis) rückblickend. | Nein | Niedrig | Niedrig | Exposition gegenüber Umweltgiften bei Krebspatienten vs. gesunden Personen. | |
| Querschnittsstudie | Datenerhebung zu einem einzigen Zeitpunkt, um Zusammenhänge oder Prävalenzen zu untersuchen. | Nein | Niedrig | Niedrig | Umfrage zur psychischen Gesundheit von Studierenden während der Prüfungsphase. |
Die Auswahl und Anwendung eines Forschungsdesigns hängen von einer Vielzahl von Faktoren ab. Nachfolgend und in Tabelle 23.6 findet sich eine Liste von Faktoren:
- Forschungsfrage und Zielsetzung (z. B. Soll ein kausaler Zusammenhang identifiziert werden?)
- Verfügbare Ressourcen (z. B. Umfang der zur Verfügung stehenden finanziellen Mittel)
- Ethische Überlegungen (z.B. RCT können problematisch sein, wenn einer Gruppe von Patienten eine Behandlung vorenthalten wird.)
- Praktische Durchführbarkeit (z. B. Sind genügend Teilnehmer verfügbar, und lassen sie sich rekrutieren?)
- Methodische Anforderungen (z. B. Werden quantitative oder qualitative Daten benötigt?)
- Vorhandene Evidenz und theoretischer Hintergrund (z. B. Gibt es bereits Vorstudien oder theoretische Modelle, die das Design beeinflussen?)
- Zielgruppe und Anwendungsbereich (z. B. Patienten mit seltenen Erkrankungen)
- Statistische Anforderungen (z. B. Stichprobengröße)
- Rechtliche und institutionelle Rahmenbedingungen (z. B. Zustimmung einer Ethikkommmission)
| Faktor | Beschreibung |
|---|---|
| Forschungsfrage | Art der Fragestellung (kausal, deskriptiv, explorativ) und zeitliche Dimension. |
| Ressourcen | Finanzielle Mittel, Zeit, personelle Kapazitäten. |
| Ethische Überlegungen | Risiken für Teilnehmer, Einwilligung, ethische Vertretbarkeit. |
| Praktische Durchführbarkeit | Zugang zu Teilnehmern, Durchführbarkeit im realen Setting, Datenverfügbarkeit. |
| Methodische Anforderungen | Interne und externe Validität, Art der Daten (quantitativ/qualitativ). |
| Vorhandene Evidenz | Stand der Forschung, Lücken im Wissen. |
| Zielgruppe | Spezifische Population oder Allgemeinbevölkerung, Anwendungsbereich (Praxis/Theorie). |
| Statistische Anforderungen | Stichprobengröße, Art der statistischen Analyse. |
| Rechtliche Rahmenbedingungen | Ethische Genehmigungen, Datenschutzbestimmungen. |
| Innovationsgrad | Testung neuer Methoden oder Replikation bestehender Ergebnisse. |
23.8 Fehlerquellen in kontrollierten Studien
In der Forschung spricht man von “Bias”, wenn in einer Studie systematische Fehler auftreten (siehe Tabelle 23.7). Solche Fehler sind nicht ungewöhnlich und entstehen u.a. aufgrund eines fehlerhaften Forschungsdesigns, Problemen bei der Datenerhebung und -auswertung, teilnehmerbezogenen Faktoren (z.B. Teilnehmer einer Studie verlassen diese vorzeitig) und menschlichen Fehlern.
| Bias | Definition | Beispiele | Lösungsvorschlag |
|---|---|---|---|
| Selektionsbias | Verzerrung durch nicht zufällige Auswahl oder Zuteilung von Teilnehmern zu den Gruppen. | - Freiwillige Teilnahme führt zu einer verzerrten Stichprobe. - Unterschiede zwischen Gruppen vor der Intervention. |
Randomisierung der Teilnehmerzuweisung. |
| Performance-Bias | Verzerrung durch unterschiedliche Behandlung oder Betreuung der Gruppen außerhalb der Intervention. | - Therapeuten behandeln die Interventionsgruppe intensiver. - Unterschiede in der Betreuung durch Pflegepersonal. |
Standardisierung der Betreuung und Verblindung von Therapeuten und Personal. |
| Detektionsbias | Verzerrung durch unterschiedliche Messung oder Bewertung der Ergebnisse zwischen den Gruppen. | - Forscher bewerten die Ergebnisse der Interventionsgruppe positiver. - Subjektive Bewertung von Symptomen. |
Verblindung der Outcome-Bewerter und Verwendung objektiver Messinstrumente. |
| Attritionsbias | Verzerrung durch unterschiedliche Dropout-Raten zwischen den Gruppen. | - Teilnehmer in der Kontrollgruppe brechen die Studie häufiger ab. - Schwerkranke Patienten scheiden aus. |
Intention-to-Treat-Analyse (ITT) und sorgfältige Nachverfolgung von Dropouts. |
| Publikationsbias | Verzerrung durch selektive Veröffentlichung von Studien mit positiven Ergebnissen. | - Studien mit negativen Ergebnissen werden nicht veröffentlicht. - Positive Ergebnisse werden bevorzugt publiziert. |
Registrierung von Studien im Voraus und Förderung der Veröffentlichung aller Ergebnisse. |
| Recall-Bias | Verzerrung durch ungenaue oder selektive Erinnerung der Teilnehmer an vergangene Ereignisse. | - Patienten mit einer Erkrankung erinnern sich stärker an Risikofaktoren. - Eltern erinnern sich selektiv an Verhaltensweisen ihrer Kinder. |
Verwendung von objektiven Datenquellen (z. B. Krankenakten) und strukturierten Interviews. |
| Confounding-Bias | Verzerrung durch unbeobachtete Störvariablen, die sowohl die Intervention als auch das Ergebnis beeinflussen. | - Rauchen als Störvariable bei der Untersuchung von Lungenkrebs. - Sozioökonomischer Status beeinflusst Therapieerfolg. |
Kontrolle von Störvariablen durch statistische Methoden (z. B. multivariate Analysen). |
23.9 Verständnisfragen
- Wie hat sich das Verständnis von psychischen Erkrankungen und deren Behandlung im Laufe der 2. Geschichte der Psychotherapieforschung verändert?
- Nennen Sie die drei groben Entwicklungsschritte der Psychotherapieforschung.
- Wie kann die Wissenschaft dazu beitragen, evidenzbasierte Psychotherapieansätze in der Praxis besser zu implementieren und dabei die Lücke zwischen Forschung und klinischer Anwendung zu schließen?
- Welche Rolle spielen wissenschaftliche Erkenntnisse in der Psychotherapieforschung bei der Entwicklung neuer Therapieansätze, insbesondere im Kontext von digitalen Therapieformen und künstlicher Intelligenz?
- Wie wird aus einer theoretischen Annahme oder Beobachtung eine konkrete, überprüfbare Hypothese abgeleitet?
- Welche Kriterien müssen erfüllt sein, damit eine Hypothese wissenschaftlich tragfähig ist?
- Welche Faktoren beeinflussen die Wahl der Forschungsmethode (z.B. experimentelles Design, qualitative Forschung, Längsschnittstudie) im Forschungsprozess?
- Wie wird sichergestellt, dass die gewählte Methode die Hypothesen angemessen überprüfen kann?
- Was versteht man unter Operationalisierung?
- Wie werden Störvariablen und Verzerrungen im Forschungsprozess identifiziert und kontrolliert, um die Validität und Reliabilität der Ergebnisse zu gewährleisten?
- Welche Rolle spielt die statistische Datenauswertung bei der Interpretation von Forschungsergebnissen?
- Wie gehen Forschende mit widersprüchlichen oder unerwarteten Ergebnissen um?
- Welche ethischen und praktischen Herausforderungen können im Prozess der Veröffentlichung von Forschungsergebnissen auftreten?
- Wie wird sichergestellt, dass die Ergebnisse einer Studie transparent, nachvollziehbar und zugänglich für die wissenschaftliche Gemeinschaft sind?
- Was versteht man unter einer Hypothese?
- Nennen Sie zwei Datenbanken anhand derer Sie sich über wissenschaftliche Erkenntnisse informieren können?
- Was versteht man unter einer Efficacy-Studie und Effectiveness-Studie? Beschreiben Sie das Studiendesign und die Bedeutung für die Praxis.
- Was versteht man unter einer randomisierte kontrollierte Studien (RCT)? Nennen Sie die zentralen Merkmale einer RCT.
- Erläutern Sie die Verblindung bei einer RCT. Wer wird wann verblindet?
- Nennen Sie noch weitere Studiendesigns und erläutern Sie diese.
- Nennen Sie zwei Faktoren, die die Auswahl eines Studiendesigns beeinflussen können.
- Was versteht man unter einem “Bias” in kontrollierten Studien?
- Warum spielen “Biases” nur bei kontrollierten Studien eine Rolle?
- Nennen Sie zwei Biases und erläutern Sie diese.